En El Salvador mueren alrededor de 25 mujeres al día debido a cáncer de cérvix causado por el Virus del Papiloma Humano (VPH), según datos de la Organización Mundial de la Salud (OMS). Es decir, 760 al año por no prevenir un mal que ya es catalogado como un problema de salud pública.
El VPH es una infección de transmisión sexual sufrida con mayor frecuencia en mujeres y que genera lesiones graduales en genitales, mucosa vaginal y vulva en un 100% de los casos. Los hombres también pueden ser portadores, pero en la mayoría de los casos sus síntomas no son tan evidentes, como en las mujeres.
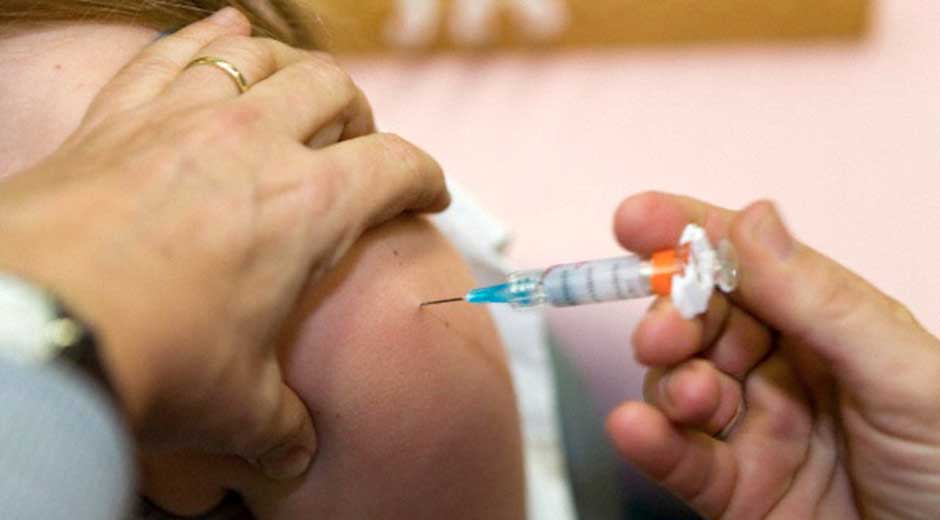
La vacuna se vuelve una especie de escudo protector contra el virus. Esta puede ser aplicada a niñas desde los nueve años hasta mujeres adultas de cualquier edad. En el país existen dos tipos de vacuna, una que es bivalente, que puede ser aplicada a niños y mujeres, y la cuadrivalente enfocada en niños.
Pero vacunar contra el VPH no es una prioridad en El Salvador. El Estado no cuenta con un presupuesto para comprar vacunas de este tipo, debido a la vacunación que demandan los recién nacidos y los menores de cinco años.
Para el Gobierno, según explicó el director de Enfermedades Infecciosas del Ministerio de Salud, Eduardo Suárez, no se puede hablar de jornadas de vacunación contra el Papiloma Humano, ya que la vacuna no está en la lista de las más solicitadas en el programa Nacional de Vacunación, cuyo presupuesto manejado en 2015 es de $14.3 millones.
“Estamos trabajando mucho en reducir la mortalidad infantil y desde ese punto de vista hemos dado prioridad a la vacunación de niños menores de cinco años de edad”, afirmó el especialista. Ante la falta de inversión en vacunas preventivas, las labores se enfocan en potenciar las áreas para el control del cáncer. Además, entre otros esfuerzos del Gobierno, hay de reuniones con grupos de mujeres para informarles acerca de los avances de las vacunas y los programas de implementación que existirán.
Debido a que en el sistema de salud pública la vacuna no es asequible, la única alternativa que tienen las personas que la necesiten es pagarle a la red de salud privada cerca de $300 por el tratamiento que consiste en tres dosis. Es decir, $100 por cada vacuna.
Pero no solo la ausencia de la vacuna se convierte en factor determinante en cáncer: el desconocimiento y la falta de control médico pueden provocar que el mal avance sin obstáculo alguno.
En 2014 se realizó un estudio en los departamentos de Santa Ana y Sonsonate sobre el conocimiento del cáncer cervicouterino (CCU) que es causado por el VPH, en donde una de las preguntas a los participante era si tenían conocimiento de las formas de prevención del virus. Solo el 27.7% reportó la citología, y el 0.5% en Santa Ana mencionó la vacuna contra el VPH.
La investigación reveló que del total de mujeres entrevistadas, el 71.4% respondió que ha recibido información sobre el CCU, el 27.6% que no y el 1.1% que no recuerda.
Mujeres y hombres por igual
El VPH puede padecerlo cualquier mujer sexualmente activa o aquella que está a punto de “debutar”, así lo explicó la ginecóloga Connie Vela. De igual forma, los hombres pueden contraerlo.
“Este es un virus que la mayoría de los hombres lo tienen, pero son portadores asintomáticos, es decir, ellos lo pueden tener y no lo saben. Entonces, como este tipo de virus se reproduce más rápidamente en la mucosa, en medios húmedos, en nosotras se detectan con mayor precisión”, explicó.
En los hombres, el cáncer de vejiga o pene es también causado por el Virus del Papiloma Humano. Sin embargo, es posible que se dé cuenta hasta que llegue a la adultez o edad avanzada al realizarse un examen de próstata, comentó Vela.
De acuerdo con la OPS, en conjunto con los Centros de Control y Prevención de Enfermedades de EEUU, en Latinoamérica y el Caribe, la prevalencia global del VPH oscila entre el 20% y 30% en mujeres de 15 a 24 años de edad. En los hombres la tasa de infección es del 20% y se mantiene en constante con la edad.
Además, según la OMS, 700,000 mujeres de Latinoamérica y el Caribe morirán en la edad adulta en 2030, si no se implementan las medidas de prevención, diagnóstico y tratamiento precoces.
Prevención y tratamiento del VPH
Las lesiones que el virus causa solo son identificadas a través del examen del Papanicolaou o la citología. “Ahora tenemos dos tipos de citología: la tradicional y la otra que se llama citología líquida, esa es la que está hace más de dos años y detecta lesiones displacidas del cuello del útero, que es lo que hace el virus del papiloma humano”, dijo Vela.
“Cuando la mujer comienza una vida sexual, seis meses después se recomienda hacer la primera citología. En pacientes vírgenes, que llegan después de los 25-30 años y nunca han tenido relaciones sexuales, también se recomienda hacer una primera citología, ya que también hay factores genéticos que pueden predisponer a tener un cáncer en el cuello del útero, en la vagina o vulva. No vamos excluir a la población que nunca haya tenido relaciones”, manifestó la doctora.
Una mujer sexualmente activa que nunca ha tendido papiloma, agregó la doctora, la vacuna la va de un 80% a 85%, mismo porcentaje que en una que sí lo ha tenido.
Según la ginecóloga, hay dos tipos de tratamiento en el país: la Crioterapia, que consiste en el congelamiento del cuello del útero y destruir las células anormales. El porcentaje de curación que hay en este tratamiento oscila entre el 90% y 95%.
Y el llamado Cono Leep o Loop. La función de este aparato es extirpar la lesión del cuello del útero con hazas especiales, que permitirá poder examinar mejor el tejido para obtener más información sobre el problema, y determinar si existe cáncer.
Además comentó que las lesiones pueden ser de dos tipos, de bajo o alto grado. El tratamiento a seguir será dependiendo del tipo de lesión que sea. Para determinar el grado de esta, se realiza al paciente una colposcopia más biopsia, que es un examen hecho a través de un microscopio.